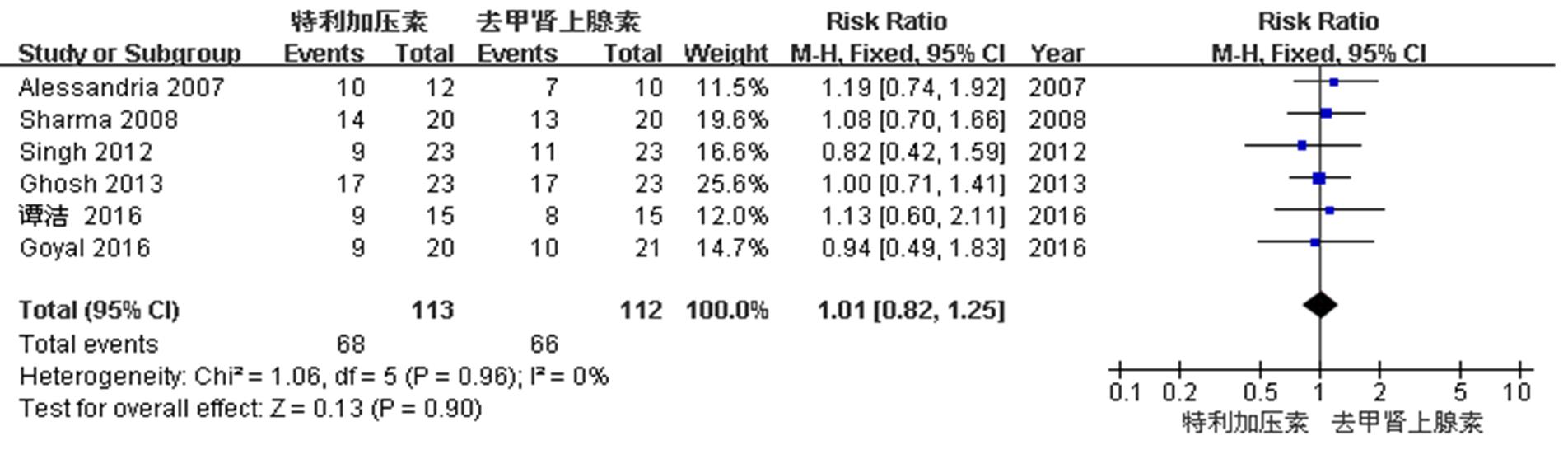
图1 特利加压素和去甲肾上腺素治疗HRS缓解率的meta分析森林图
Fig. 1 Forest plot of meta-analysis for the comparison between terlipressin and noradrenaline in HRS reversal
胡盈莹,叶珍洁,高海兵,俞晓玲,林明华
*(福建医科大学孟超肝胆医院,福州市传染病医院,福州 350025)
摘要:目的评价特利加压素和去甲肾上腺素治疗肝硬化肝肾综合征的经济学效果。方法采用循证医学的方法收集特利加压素和去甲肾上腺素治疗肝硬化肝肾综合征的随机对照临床试验,进行meta分析并得到相应的肝肾综合征缓解率、30 d存活率及不良反应发生率,以决策树模型进行成本-效果分析。结果有6个随机对照临床研究(225例患者)纳入meta分析,特利加压素和去甲肾上腺素联合白蛋白治疗肝肾综合征的缓解率和30 d存活率差异无统计学意义,两者疗效相当,但去甲肾上腺素组不良反应发生率低于特利加压素组。特利加压素组和去甲肾上腺素组期望成本分别为8 085.92元和890.37元。敏感性分析显示结果稳定。结论去甲肾上腺素联合白蛋白治疗肝硬化肝肾综合征的治疗方案具有成本效果优势,建议国家医保部门可以将该方案纳入全额医保,减轻患者的医疗负担。
关键词:肝肾综合征;特利加压素;去甲肾上腺素;药物经济学
肝肾综合征(hepatorenal syndrome,HRS)是肝衰竭、失代偿期肝硬化和肝癌晚期等重症肝病患者常见的严重并发症之一,发生率高达80%。一旦并发HRS,则病情发展迅速,生存率极低,是导致重症肝病患者死亡的最常见原因之一。HRS特征性的病理学改变是由于体内血管舒张因子灭活减少引起周围和内脏动脉扩张,致使全身血管阻力和动脉压下降;肾脏血管收缩,肾血流量下降和肾小球滤过率减少,最终演变成HRS。近年来,对HRS发生机制的深入研究促进了新的治疗理念产生,血管收缩剂联合白蛋白治疗是目前推荐的一线治疗方案。血管收缩剂可减缓血管扩张,白蛋白可以增加有效血容量,两者联合使用可更好地改善HRS患者的肾功能。
目前国内外常用的血管收缩剂主要有特利加压素、去甲肾上腺素、奥曲肽、米多君、垂体后叶素和鸟氨加压素等,其中研究较多的是特利加压素和去甲肾上腺素,特利加压素联合白蛋白和去甲肾上腺素联合白蛋白均能够改善HRS患者的循环功能和肾功能。本研究通过文献检索,利用决策树模型对特利加压素与去甲肾上腺素治疗肝硬化合并HRS患者的临床疗效与安全性进行药物经济学分析,以期为临床选择治疗方案、优化卫生资源和合理利用医疗经费提供依据。
1.1.1 文献检索 检索数据库包括Medline、EMbase数据库、Cochrane图书馆、中文期刊全文数据库(CNKI)、维普及万方数据库,年限为2001年1月—2017年8月。中文数据库检索词为:肝肾综合征、特利加压素、去甲肾上腺素;英文数据库检索词为:hepatorenal syndrome、terlipressin、noradrenaline、norepinephrine;匹配度为模糊。检索的文章没有语言限制。
1.1.2 文献纳入及排除标准 纳入文献标准:①比较特利加压素和去甲肾上腺素治疗肝硬化合并HRS患者的随机对照临床试验,HRS的类型不限,HRS的诊断依据国际腹水俱乐部等国际组织制定的诊断标准[1-2];②干预措施:试验组特利加压素联合白蛋白治疗,对照组去甲肾上腺素联合白蛋白治疗。排除标准:未进行随机分组,资料有残缺,未提供充足原始数据、以临时报告或仅以摘要形式发表的文献。
1.1.3 疗效评价指标 主要指标为HRS缓解率,指经治疗后血清肌酐<1.5 mg·dL-1的患者百分率;次要指标:30 d存活率、不良反应发生率。
1.1.4 入选文献的质量评价 由2位研究者独立筛选文献、评价文献质量、提取数据并交叉核对,不同意见提交第三方讨论解决。根据Cochrane评价手册的6条标准进行文献评价:①随机分配;②分配隐藏;③对研究对象、治疗方案实施者及研究结果测量者采用盲法;④结果数据的完整性;⑤结果评估的盲法;⑥其他偏倚来源。每项标准评价分为“低风险”“不确定”“高风险”。
1.2.1 成本确定 根据药物经济学原理,某一特定治疗方案的成本包括直接成本、间接成本和隐性成本,并以货币单位进行量化。直接成本是指在医疗服务活动中直接发生的成本,包括直接医疗成本和直接非医疗成本。目前国内外对隐性成本的转换及计算还缺乏统一的方法,为避免造成数据偏差,本研究对间接成本、隐性成本和直接非医疗成本忽略不计。根据经济学保守计算原则,本研究的成本只计算血管收缩剂的药品费用及不良反应处理费用等直接医疗成本。查阅特利加压素和去甲肾上腺素治疗HRS的相关文献[3-8]发现,特利加压素和去甲肾上腺素引起的不良反应多为自限性,属轻度或中度不良反应,采取的措施是减量或对症治疗。咨询相关临床专家认为特利加压素和去甲肾上腺素引起的不良反应仅需简单药物治疗,2组治疗方案对不良反应治疗产生的额外成本相当,故统一设定为每人20元。另外,由于本研究的观察时间较短,无需对成本进行贴现处理。
关于特利加压素和去甲肾上腺素的药品价格,本研究依据2017年福建省药械联合限价阳光采购网的价格计算,特利加压素每毫克336.78元,去甲肾上腺素每2毫克10.7元。利用单组连续性变量的meta分析法,获得HRS治疗过程中血管收缩剂使用的平均剂量和平均疗程,从4篇随机对照临床试验[4-6,8]中得到特利加压素的合并日剂量为2.911 mg·d-1,去甲肾上腺素的合并日剂量为18.363 mg·d-1;从3篇随机对照临床试验[5-6,8]中得到特利加压素合并治疗时间为8.243 d,去甲肾上腺素合并治疗时间为9.039 d。因此,治疗HRS时特利加压素的平均成本是8 081.16元,去甲肾上腺素的平均成本是888.01元。
1.2.2 决策分析 在药物经济学研究中,决策树模型是利用药物在治疗阶段的不同治疗效果和成本来构建,进而计算药物的成本-效果。决策树模型尤其适用于对短期的疗效效果的评价,本研究纳入的文献中,药物治疗HRS的时间均在15 d内,时间跨度小,适合用决策树模型分析。
决策树模型具体操作步骤包括:确定需要决策的问题,包括选择方案、研究观点及时间范围、决策标准等;建立决策树模型;评价每个结果发生的概率;确定每个结果的治疗成本;评估每个治疗方案的期望成本,进行成本-效果和治愈成本分析,选择最佳方案;进行敏感性分析,增加决策的可信度。
经济学研究中应用的数据具有不确定性和潜在的偏移,而且每个治疗方案在不同人群或不同医疗单位中的成本和效果不同,这些难以控制的因素对分析结果都会产生一定的影响,因此必须进行敏感度分析。考虑到随着国家医疗体制改革的深入,医保基金投入的优化,药品价格呈下降趋势,医疗报销比例呈上升趋势,去甲肾上腺素目前的价格已经很低,因此本研究只考虑特利加压素价格下调对模型的影响。采用单因素法对特利加压素的价格下降30%和70%进行敏感度分析,并进一步探讨在我国现有人均GDP下,医保基金需要投入多少才能减轻患者的负担。
采用Cochrane协作网提供的RevMan 5.0软件进行统计分析。计数资料采用相对危险度(relative risk,RR),计量资料采用标准化均数差(SMD),两者均以95%的可信区间(CI)表示。利用Meta-Analyst Beta 3.13软件对单组连续性变量进行统计分析。决策树模型的建立和分析采用Tree Age pro 2011软件。
依据检索策略,本研究共检索到292篇英文和10篇中文文献,依据纳入文献的标准筛查出6篇[3-8]有关特利加压素和去甲肾上腺素治疗肝硬化患者HRS的随机对照试验,并对这6篇文献进行质量评价,它们均属于中等质量文献。在纳入的6篇文献中,共有225例患者纳入研究,其中1篇文献治疗周期最长为14 d[3],其余文献治疗周期最长均是15 d[4-8]。特利加压素和去甲肾上腺素治疗HRS的缓解率分别是60%(68/113)和58.9% (66/112),2组之间的差异无统计学意义[RR=1.01,95%CI(0.82,1.25),P=0.9];异质性检验差异无显著性(I2=0%,P=0.96),见图1。特利加压素组和去甲肾上腺素组的195例患者治疗后的30 d存活率,分别是56.1%(55/98)和55.7%(54/97),2组之间的差异无统计学意义[RR=1.00,95%CI(0.79,1.26),P=0.97];异质性检验差异无显著性(I2=0%,P=0.95),见图2。在纳入的6篇文献中,有5篇文献对治疗后的不良反应情况进行分析,特利加压素组和去甲肾上腺素组的不良反应发生率分别是23.8%(24/101)和11.8%(12/102),2组之间的差异有统计学意义[RR=2.02,95%CI(1.07,3.81),P=0.03];异质性检验差异无显著性(I2=0%,P=0.88),见图3。对不良反应发生情况研究发现,特利加压素组主要不良反应为腹部绞痛、腹泻等消化道症状,有17例(70.8%)患者出现该不良反应;去甲肾上腺素组和特利加压素组都会出现一些不典型的心血管事件,特利加压素组有5例(20.8%),而去甲肾上腺素组12例均为该不良反应。

图1 特利加压素和去甲肾上腺素治疗HRS缓解率的meta分析森林图
Fig. 1 Forest plot of meta-analysis for the comparison between terlipressin and noradrenaline in HRS reversal
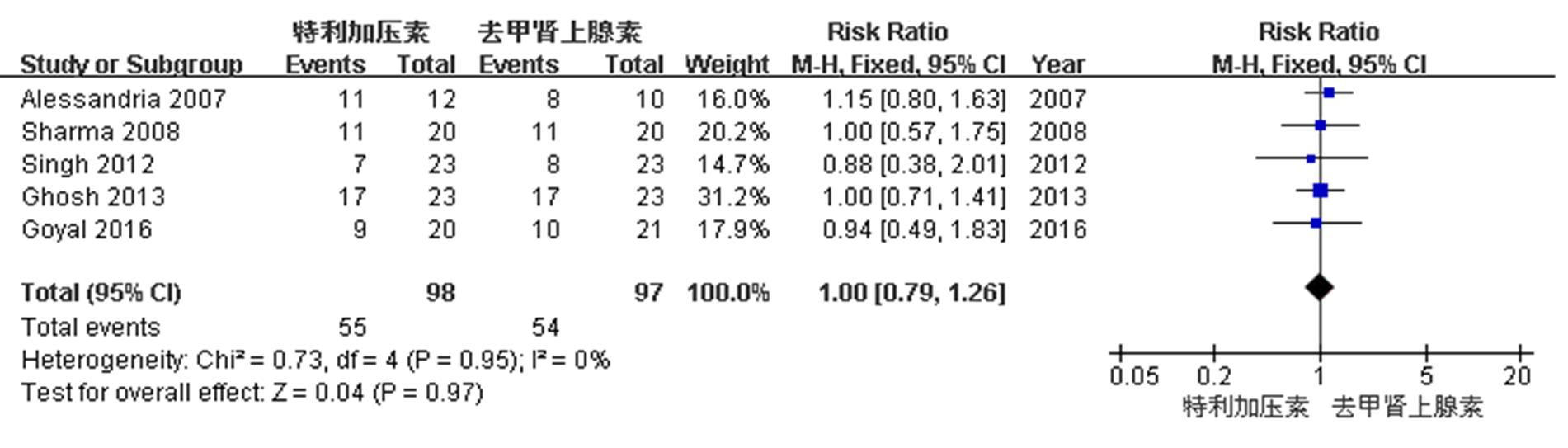
图2 特利加压素和去甲肾上腺素治疗HRS 30 d存活率的meta分析森林图
Fig. 2 Forest plot of meta-analysis for the comparison between terlipressin and noradrenaline in terms of 30d survival rate
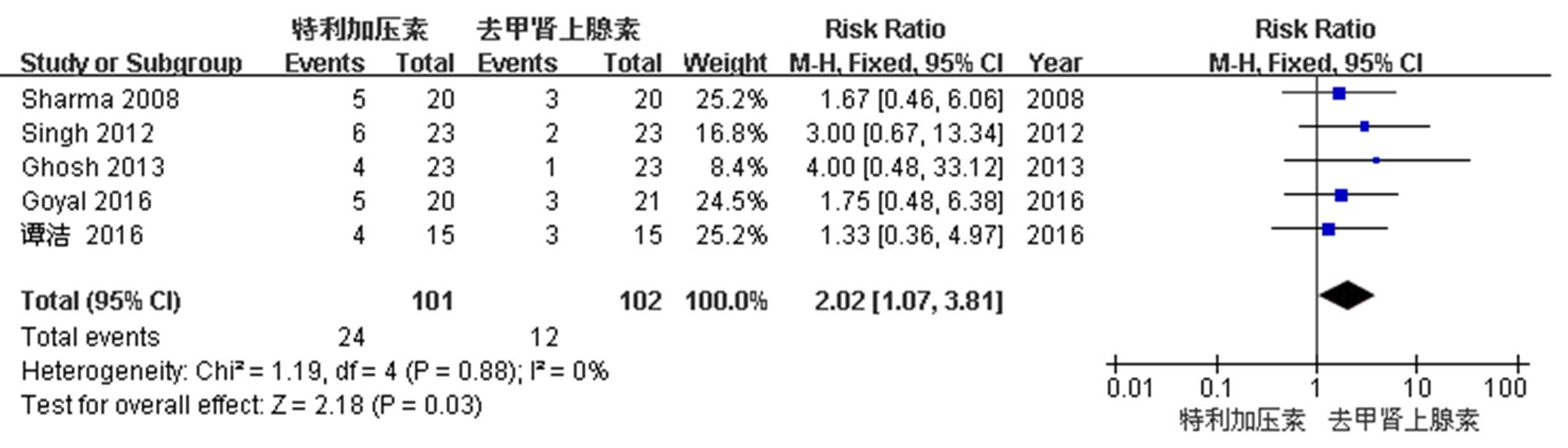
图3 特利加压素与去甲肾上腺素不良反应发生率的meta分析森林图
Fig. 3 Forest plot of meta-analysis for the comparison between terlipressin and noradrenaline in the incidence of adverse reactions
2种血管收缩剂治疗肝硬化HRS决策树见图4。根据该决策树模型,获得药物治疗的期望成本,特利加压素组为8 085.92元,去甲肾上腺素组为890.37元。
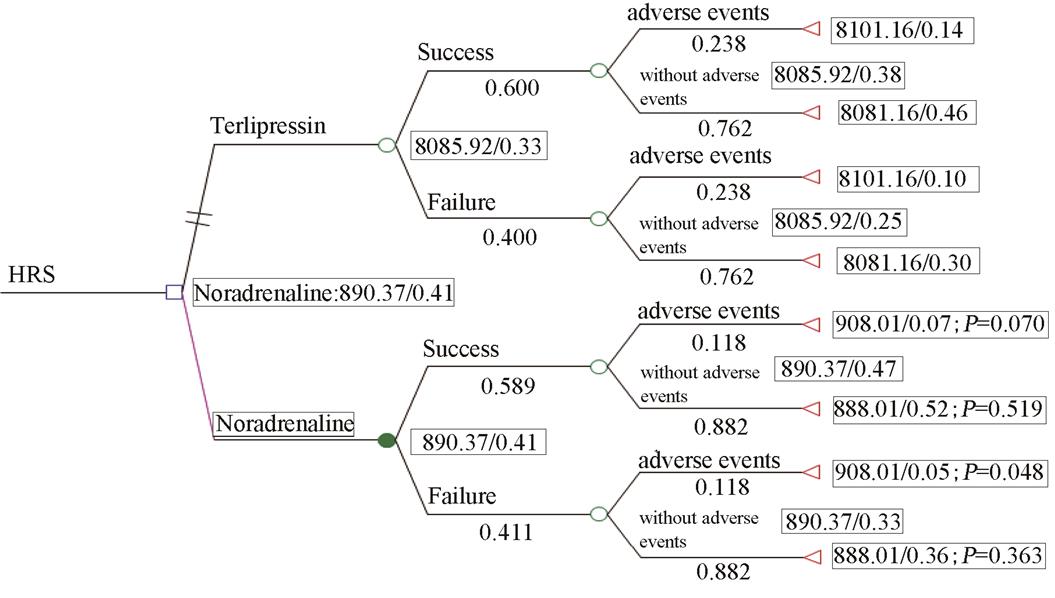
图4 特利加压素与去甲肾上腺素治疗肝硬化HRS决策树模型
Fig. 4 Decision tree model of terlipressin and noradrenaline for hepatorenal syndrome of cirrhosis
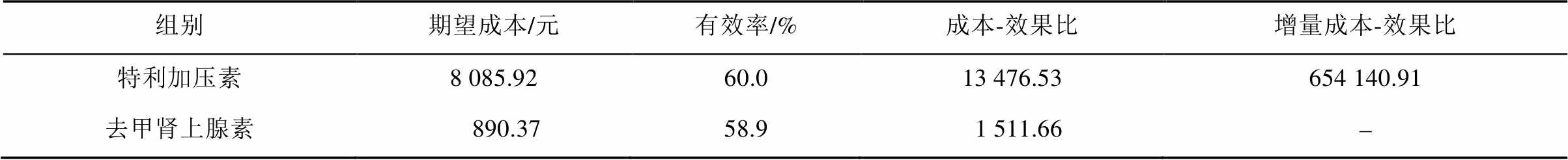
2种方案治疗肝硬化HRS的成本-效果分析见表1。去甲肾上腺素治疗方案的成本-效果比低于特利加压素,其经济性优于特利加压素的治疗方案。
由于去甲肾上腺素的价格已经很低,本研究只以特利加压素价格的改变,进行单因素敏感性分析,结果见表2。当特利加压素的价格下降30%和70%时,去甲肾上腺素的成本-效果比均低于特利加压素,没有影响模型的结果,提示决策树模型是稳定的,去甲肾上腺素经济性优于特利加压素。
表1 2种治疗方案的成本效果分析
Tab. 1 Cost effectiveness analysis of two groups of treatment
目前国内还没有关于增量成本效果比(ICER)价值的统一标准,根据WHO关于药物经济学评价的推荐意见:ICER<人均GDP,增加的成本完全值得;人均GDP<ICER<3倍人均GDP,增加的成本可以接受;ICER>3倍人均GDP,增加的成本不值得。从中国医保方角度出发,根据世界经济信息网中的数据,中国2016年人均GDP为¥55412。按照目前的药品定价,以去甲肾上腺素方案作为参考,只有特利加压素成本降低70%后,其ICER才<3倍人均GDP,用特利加压素治疗HRS增加的成本才可以接受。
HRS是一种功能性的肾损伤,通常发生在肝硬化伴腹水患者中,其特征为肾血管收缩,肾小球滤过率下降,血清肌酐持续升高,水钠排出障碍。HRS是肝硬化中致死率很高的严重并发症,HRS的发病机制复杂且未完全阐明,肝移植仍是彻底治愈HRS的唯一方法,但因HRS的不良预后及器官资源短缺,目前HRS治疗的重点在于改善患者的肾功能,延长患者等待肝移植的生存期。血管收缩剂联合白蛋白治疗是目前推荐的一线治疗方案,2010年欧洲肝脏研究学会(European Association for the Study of the Liver,EASL)制定的《肝肾综合征临床实践指南》,推荐特利加压素联合白蛋白作为1型HRS的一线用药[2],但是由于当时有关其他血管收缩剂与白蛋白联合使用的药物疗效数据非常有限,仅将去甲肾上腺素、米多君、奥曲肽作为特利加压素的潜在替代用药。特利加压素在部分地区未批准临床使用(如美国及加拿大),随着近年来随机对照临床试验表明,去甲肾上腺素和特利加压素对1型和2型HRS患者有相同的疗效,且去甲肾上腺素价格便宜,因此《2015年日本胃肠病学会肝硬化循证医学临床实践指南》推荐,使用去甲肾上腺素和白蛋白用于1型和2型HRS患者,去甲肾上腺素是日本国民健康保险唯一推荐的药物[9]。我国治疗HRS的最新相关指南[10]并未明确将特利加压素联合白蛋白作为一线治疗方案,因此本研究希望从药物经济学的角度评价特利加压素与去甲肾上腺素治疗HRS的成本效果性,为患者减轻医疗负担,为国家基本医疗保险制定HRS用药管理提供参考依据,以利于医疗资源的优化配置。
表2 2种治疗方案的敏感性分析
Tab. 2 Sensitivity analysis of two groups of treatment

缩血管药物如血管加压素类似物(特利加压素)、α1受体激动剂(去甲肾上腺素)通过收缩过度扩张的内脏动脉血管床,抑制内源性血管收缩系统活性,改善血液动力循环,从而增加肾血流量和肾小球滤过率。依据检索策略和纳入文献的标准,本研究筛查出6篇有关特利加压素和去甲肾上腺素治疗肝硬化患者HRS的随机对照试验,共有225例患者纳入研究。本研究是目前相关meta分析中纳入人数最多的一次研究。Meta分析结果显示,从治疗HRS的缓解率和30 d存活率方面比较,特利加压素和去甲肾上腺素间差异无统计学意义,两者联合白蛋白治疗HRS的疗效相当,结果与已有的报道相一致[9,11-12]。对203例患者用药后的不良反应发生情况进行分析,发现去甲肾上腺素的不良反应发生率明显低于特利加压素,差异具有统计学意义,这与Nassar等[11]的报道相似。特利加压素组的患者(17/101例)较多出现腹部绞痛、腹泻等消化道症状,这些常见不良反应虽然具有自限性,但是也给患者带来痛苦,有时医师也会因为患者的不耐受而减量或停药。此外,去甲肾上腺素组和特利加压素组都会出现一些不典型的心血管事件,发生率与Nassar等[11]的报道相似,但比先前的一些研究低[13]。所以有必要将不良反应产生的费用纳入治疗的成本。
学者们对于2组方案治疗HRS的经济性存在分歧,许多临床研究[4-6,8]认为特利加压素价格昂贵,去甲肾上腺素更具有经济性。但是2篇meta分析[11-12]却认为,虽然特利加压素价格比去甲肾上腺素贵,但是特利加压素的给药方式是静脉推注,可以在普通病房中执行;而去甲肾上腺必须持续静脉泵入,通常需要在ICU病房中执行。在比较2种治疗方案的成本时,就需要考虑患者在ICU病房中所产生的相关费用,因此de Mattos等[12]提出特利加压素比去甲肾上腺素更经济,还能使ICU的床位留给其他更需要的患者使用。但是,检索我国应用特利加压素治疗HRS的文献报道发现,临床普遍采用的给药方式是持续静脉泵入,很少使用说明书推荐的静脉推注。药动学研究也表明,静脉推注特利加压素后作用维持短于4 h。近期一项前瞻性研究表明[14],特利加压素持续静脉泵入组患者的耐受性比静脉推注组更好,且持续静脉泵入组的最低有效剂量比静脉推注组低,推荐临床在治疗肝硬化合并HRS患者时,采用持续静脉泵入特利加压素。另外,由于去甲肾上腺素静脉给药后起效迅速,停止给药后作用时效维持1~2 min,所以临床需采用持续静脉泵入法给药,国内通常是在普通病房中应用去甲肾上腺素治疗HRS。因此,笔者认为从给药途径和给药场所两方面考虑,特利加压素和去甲肾上腺素需要的成本相同,在考虑2种治疗方案的成本时,只要考虑缩血管药物药品费用的成本和处理不良反应时产生的成本。
药物经济学在优化临床治疗方案、指导合理用药、减少不良反应发生等方面有着重要的作用。药物经济学中成本-效果分析的目的是在保证疗效的前提下,降低治疗成本,将“合理”与“经济”融为一体,为临床用药提供参考。相对于传统的成本-效果分析,建立决策树模型可以更直观、有效地进行药物经济学分析,适用性强。本研究在meta分析的基础上,综合各RCT的结果,构建HRS治疗方案的决策树模型,使得治疗方案的评价更全面和客观。结果表明,特利加压素组的成本-效果比明显高于去甲肾上腺素组,即去甲肾上腺素组治疗方案的经济性优于特利加压素组,敏感性分析进一步证实了结果的稳定性。去甲肾上腺素和特利加压素对1型和2型HRS患者有相同的疗效,但去甲肾上腺素比特利加压素更具经济性,不良反应发生率也低于特利加压素,因此建议将去甲肾上腺素联合白蛋白作为治疗肝硬化HRS的一线推荐用药,建议国家医保部门可以将该方案纳入全额医保,减轻患者的医疗负担。特利加压素联合白蛋白治疗HRS是临床常用的治疗方案,但价格昂贵,只有在特利加压素价格下降到原来的1/3,或医保报销比例占现有药品价格的2/3时,与去甲肾上腺素组相比特利加压素组的增量成本效果比才可以被患者接受。
REFERENCES
[1] ANGELI P, GINES P, WONG F, et al. Diagnosis and management of acute kidney injury in patients with cirrhosis: revised consensus recommendations of the International Club of Ascites [J]. Gut, 2015, 64(4): 531-537.
[2] European Association for the Study of the Liver. EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis [J]. J Hepatol, 2010, 53(3): 397-417.
[3] ALESSANDRIA C, OTTOBRELLI A, DEBEMARDI- VENON W, et al. Noradrenalin vs terlipressin in patients with hepatorenal syndrome: a prospective, randomized, unblinded, pilot study [J]. J Hepatol, 2007, 47(4): 499-505.
[4] SHARMA P, KUMAR A, SHRAMA B C, et al. An open label, pilot, randomized controlled trial of noradrenaline versus terlipressin in the treatment of type 1 hepatorenal syndrome and predictors of response [J]. Am J Gastroenterol, 2008, 103(7): 1689-1697.
[5] SINGH V, GHOSH S, SINGH B, et al. Noradrenaline vs. terlipressin in the treatment of hepatorenal syndrome: a randomized study [J]. J Hepatol, 2012, 56(6): 1293-1298.
[6] GHOSH S, CHOUDHARY N S, SHARMA A K, et al. Noradrenaline vs terlipressin in the treatment of type 2 hepatorenal syndrome: a randomized pilot study [J]. Liver Int 2013, 33(8): 1187-1193.
[7] TAN J, TIAN X, HAN Z, et al. Efficacy comparison between noradrenalin and terlipressin in the treatment of hepatorenal syndrome [J]. Med J Wuhan Univ(武汉医科大学学报), 2016, 37(3): 485-487.
[8] GOYAL O, SIDHU S S, SEHGAL N, et al. Noradrenaline is as effective as terlipressin in hepatorenal syndrome type 1: A prospective, randomized trial [J]. J Assoc Physicians India, 2016, 64(9): 30-35.
[9] FUKUI H, SAITO H, UENO Y, et al. Evidence-based clinical practice guidelines for liver cirrhosis 2015 [J]. J Gastroenterol, 2016, 51(7): 629-650.
[10] Chinese Society of Hepatology, Chinese Medical Association. Guidelines on the management of ascites and complications in cirrhosis [J]. J Clin Hepatol(临床肝胆病杂志), 2017, 33(10): 158-174.
[11] NASSAR JUNIOR A P, FARIAS A Q, D’ALBUQUERQUE L A, et al. Terlipressin versus norepinephrine in the treatment of hepatorenal syndrome: a systematic review and meta-analysis [J]. PLoS One, 2014, 9(9): e107466.
[12] DE MATTOS A Z, DE MATTOS A A, RIBEIRO R A. Terlipressin versus noradrenaline in the treatment of hepatorenal syndrome: systematic review with meta-analysis and full economic evaluation [J]. Eur J Gastroenterol Hepatol, 2016, 28(3): 345-351.
[13] GLUUD L L, CHRISTENSEN K, CHRISTENSEN E. Terlipressin for hepatorenal syndrome [M]. Cochrane Database Syst Rev 9: CD005162.
[14] CAVALLIN M, PIANO S, ROMANO A, et al. Terlipressin given by continuous intravenous infusion versus intravenous boluses in the treatment of hepatolrenal syndrome: A randomized controlled study [J]. Hepatology, 2016, 63(3): 983-992.
(本文责编:李艳芳)
Pharmacoeconomic Evaluation of Terlipressin Versus Noradrenaline in the Treatment of Hepatorenal Syndrome
HU Yingying, YE Zhenjie, GAO Haibing, YU Xiaoling, LIN Minghua*
(Mengchao Hepatobiliary Hospital of Fujian Medical University, Fuzhou Municipal Infectious Disease Hospital, Fuzhou 350025, China)
ABSTRACT:ObjectiveTo compare the efficacy and costs of terlipressin and noradrenaline for the treatment of patients with cirrhosis and hepatorenal syndrome(HRS).MethodsEvidence-based medicine method was used to collect randomized-controlled trials for treatment of HRS with terlipressin and noradrenaline. Meta-analysis was performed to obtain the rate of HRS reversal, 30 d survival and adverse events. Economic evaluation was carried out by decision tree model.ResultsSix randomized-controlled trials(225 patients) were included in the meta-analysis. There was no difference between treatments with terlipressin or noradrenaline in terms of HRS reversal and 30 d survival, had therapeutic equivalence. The rate of adverse reaction were less lower in noradrenaline group compared with terlipressin group. Expected costs of treatment with terlipressin and norepinephrine were 8 085.92 yuan and 890.37 yuan, respectively. Sensitivity analysis showed that the results were stable.ConclusionNoradrenaline combined with albumin has a cost-effectiveness superiority in the treatment of liver cirrhosis and HRS. It is recommended that the national health insurance department take the program into full-payout medical insurance and reduce the medical burden of the patients.
KEY WORDS:hepatorenal syndrome; terlipressin; noradrenaline; pharmacoeconomic
中图分类号:R956
文献标志码:B
文章编号:1007-7693(2018)07-1067-06
DOI:10.13748/j.cnki.issn1007-7693.2018.07.027
引用本文:胡盈莹, 叶珍洁, 高海兵, 等. 特利加压素与去甲肾上腺素治疗肝肾综合征药物经济学评价[J]. 中国现代应用药学, 2018, 35(7): 1067-1072.
基金项目:福州市卫生计生系统科技计划项目(2015-S-wq10)
作者简介:胡盈莹,女,博士,副主任药师 Tel: (0591)88116136 E-mail: celiahyy@126.com
*通信作者:林明华,女,主任医师 Tel: (0591)83799894 E-mail: 573147155@qq.com
收稿日期:2017-10-12