表1 纳入的文献质量评价结果
Tab. 1 Results of quality assessment of included

丁海樱,童莹慧,辛文秀,黄萍*
(浙江省肿瘤医院药剂科,杭州 310022)
摘要:目的对贝伐珠单抗用于卵巢癌治疗的经济学研究进行综述,为贝伐珠单抗在卵巢癌治疗中的应用提供参考。方法检索PubMed、Medline、Cochrane图书馆、中国期刊全文数据库(CNKI)、维普中文科技期刊全文数据库(VIP)、万方数据发表的贝伐珠单抗用于卵巢癌治疗的经济学评价文献并对其进行综述。结果共纳入10项贝伐珠单抗用于卵巢癌治疗的药物经济学研究。对于卵巢癌一线化疗,多数研究结果表明贝伐珠单抗联合标准化疗方案相比单一化疗方案用于卵巢癌一线治疗的增量成本效果比超出了常用的意愿支付阈值。对于二线化疗,有研究显示贝伐珠单抗加入化疗方案具成本效果。结论在常用的意愿支付阈值下,贝伐珠单抗加入到卵巢癌标准一线化疗方案相比单一化疗方案不具有成本效果。当贝伐珠单抗价格降低一定程度,贝伐珠单抗联合标准化疗的方案对于进展高风险的卵巢癌患者可成为具成本效果的选择。贝伐珠单抗用于铂耐药的卵巢癌治疗可具成本效果。
关键词:贝伐珠单抗;卵巢癌;经济学评价;成本效果
卵巢癌是常见的妇科生殖系统肿瘤之一,其死亡率占各类妇科肿瘤之首,并有逐年增加的趋势[1]。因卵巢癌临床早期无症状,约70%确诊时已为临床晚期[2],而晚期患者五年生存率只有20%~40%[3]。目前,细胞减灭术联合铂类和紫杉醇辅助化疗仍是卵巢癌治疗的主要手段。
贝伐珠单抗(Bevacizumab)是一种人源化单抗,能特异性地结合血管内皮生长因子(vascular endothelial growth factor,VEGF)并阻断其作用[4-5]。Ⅲ期临床试验GOG218研究了贝伐珠单抗联合卡铂/紫杉醇对比卡铂/紫杉醇在卵巢癌治疗中的效果。结果表明贝伐珠单抗联合卡铂/紫杉醇后继以贝伐珠单抗维持治疗组相比卡铂/紫杉醇治疗组可将中位无进展生存期(progressive free survival,PFS)从10.3个月提高至14.1个月[6]。另一项Ⅲ期临床试验ICON7结果表明贝伐珠单抗加入到铂类和紫杉醇联合化疗并不能延长总生存期(overall survival,OS),但对于进展高风险的患者可显著延长OS[7-8]。为此,NCCN指南推荐将贝伐珠单抗联合卡铂/紫杉醇后继以贝伐珠单抗维持治疗的方案作为卵巢癌一线治疗的选择[9]。此外,AURELIA研究证明贝伐珠单抗可提高铂耐药的卵巢癌患者的PFS和生活质量[10]。
虽然贝伐珠单抗加入卵巢癌标准治疗可以改善临床结果,但其治疗所增加的巨额成本也不可忽视,近年来已有多项贝伐珠单抗用于卵巢癌治疗的经济学评价报道。本文旨在对国内外贝伐珠单抗用于卵巢癌治疗相关的经济学研究文献进行综述,明确卵巢癌患者标准化疗方案中增加贝伐珠单抗的经济价值,为贝伐珠单抗在卵巢癌治疗中的临床应用提供参考。
计算机检索Pubmed、Medline、Cochrane图书馆、中国期刊全文数据库(CNKI)、维普中文科技期刊全文数据库(VIP)、万方数据,查找有关贝伐珠单抗用于卵巢癌治疗的经济学评价文献,检索年限为自建库至2017年1月。
中文检索主题词包括贝伐珠单抗、贝伐、卵巢癌、卵巢恶性肿瘤、成本、经济学评价;英文检索主题词包括bevacizumab、ovarian cancer、cost、economic evaluation。
①药物经济学评价研究,包括成本分析(Cost Analysis,CA)、成本效用分析(Cost Utility Analysis,CUA)、成本效果分析(Cost Effectiveness Analysis,CEA)、成本效益分析(Cost Benefit Analysis,CBA);②目标人群为卵巢癌患者;③研究干预组为贝伐珠单抗联合化疗,对照组为单一化疗。
(1)摘要及全文不可及的文献;(2)普通综述。
由2名系统评价员按照上述纳入标准和排除标准独立检索文献并进行筛选,剔除不符合标准的文献。如果文献筛选遇到疑问或分歧,由第3名评价人员协助解决分歧,必要时通过会议讨论决定。
根据孙鑫等[11]按照BMJ经济学评价指南[12]改良的评价标准对纳入的文献进行质量评价。该评价标准包括研究设计、数据收集、数据分析及汇报3个维度,每个维度又包括不同的评价项目,共计25项。每满足一项评价标准记1分,否则记0分,满分25分。将所有项目得分相加即得到所评价文献的质量评分。
共检索到相关文献99篇,其中Pubmed来源41篇,Medline来源43篇,Cochrane图书馆来源13篇,CNKI来源1篇,VIP来源1篇。剔除重复文献51篇,剔除非药物经济学研究32篇,剔除非卵巢癌患者的研究2篇;剔除全文不可及的会议摘要3篇,剔除综述1篇,最终共纳入文献10篇[13-22]。
纳入贝伐珠单抗用于卵巢癌治疗相关的经济学评价文献共10篇。其中,5篇为美国的研究,其余分别为英国、加拿大和中国的研究。这些研究均基于Ⅲ期临床试验结果,这是目前常见的药物经济学研究方法。关于纳入的文献的质量,其中8篇文献得分超过20分[14-21],均包含了药物经济学研究的基本要素,对研究设计、数据收集和数据分析等方面均进行了详细汇报,文献质量较高。仅2篇文献[13,22]得分<20分,但这仅表示其经济学评价的严谨性不足,并不完全表示文献质量差。纳入文献按照上述方法中评价标准进行质量评价,主要问题集中在价格通货膨胀的调整、成本效益的时间范围、贴现率的设置及统计检验等细节没有具体描述。具体见表1。
2.2.1 评价方法 纳入的贝伐珠单抗用于卵巢癌治疗的经济学研究的方法比较见表2。药物经济学的分析方法包括成本分析、最小成本分析、成本效果分析、成本效用分析和成本效益分析。本文纳入的研究全部采用成本效果分析方法,这是目前医院环境下最常用的经济学评价方法。
2.2.2 治疗层次 就研究的治疗层次而言,纳入的大部分文献研究贝伐珠单抗用于卵巢癌一线治疗的成本效果[13,15-18,20-22],Lesnock等[14]的研究关注卵巢癌初始治疗后的巩固治疗,Chappell等[19]的研究为铂耐药的上皮性卵巢癌的二线治疗方案的经济学评价。
2.2.3 增量分析 根据中国药物经济学评价指南,药物经济学评价必须进行增量分析并报告ICER值[23],本文纳入的研究均按照指南要求进行增量分析。质量调整生命年(quality adjusted life year,QALY)是增量分析常用的效果指标,它综合考虑了生活质量与生存时间。本文纳入的研究中有5项使用QALY作为效果指标。成本是药物经济学的另一大要素,成本的测算需要与研究的角度一致。目前国内外药物经济学常用研究角度包括全社会角度、医疗保障角度和第三方支付者角度等[24]。本文纳入的经济学研究成本的测算分别与相应的研究角度一致。
表1 纳入的文献质量评价结果
Tab. 1 Results of quality assessment of included

2.2.4 药物经济学模型 模型在药物经济学评价中具有重要地位[25],本文纳入的经济学研究多数采用Markov模型。Markov模型是目前国外最常用的药物经济学评价模型[26],其原理是将疾病划分为不同的健康状态,每个循环周期根据各状态间的转换概率模拟疾病的发展过程,结合健康效用值和资源消耗,通过多次循环模拟来估算疾病发展的费用和结局,尤其适用于慢性病和肿瘤治疗的经济学评价[27]。本文检索到的文献多数采用Markov模型。
2.2.5 敏感性分析 药物经济学评价存在不确定性,主要来源于假设和数据收集,敏感性分析是处理不确定性的主要方法。敏感性分析方法主要包括:单纯法(包括单因素和多因素敏感性分析)、阈度分析法、极端值分析法和概率敏感性分析法[28]。由表2可见本文纳入的研究多数采用单因素敏感性分析和概率敏感性分析。单因素敏感性分析是考察改变单一变量并维持其他变量恒定对结局的影响,而概率敏感性分析可以同时考察多个变量的不确定性,因此较单因素敏感性分析更优[28]。
2.3.1 一线治疗 纳入的文献中共有8篇为卵巢癌一线治疗方案的经济学评价研究[13,15-18,20-22]。除Mehta[17]和Duong等[20]的研究之外,其余6项研究结果均显示贝伐珠单抗联合标准一线化疗相比单一化疗的ICER明显高于意愿支付(Willingness- to-pay,WTP)阈值,即贝伐珠单抗用于卵巢癌一线治疗不具有成本效果。Mehta等[17]根据GOG218和ICON7 2项Ⅲ期临床试验比较了贝伐珠单抗联合标准化疗与单一化疗的成本效果,结果表明贝伐珠单抗联合组相比单一化疗组均不具有成本效果,仅在贝伐珠单抗为仿制药且患者为进展高风险的情况下,贝伐珠单抗联合标准化疗方案才具成本效果。而加拿大的研究[20]显示对于进展高风险的卵巢癌患者,贝伐珠单抗联合标准化疗组相比单一化疗组的ICER为$95 942/QALY,在其设定的$100 000的WTP阈值内,表明标准化疗加入贝伐珠单抗可认为是具成本效果的方案。综合纳入的经济学研究结果(表3)表明,目前贝伐珠单抗联合标准化疗用于卵巢癌治疗不具有成本效果,如果将贝伐珠单抗价格适当降低,对于进展高风险的患者来说也可以是具成本效果的一种选择。
2.3.2 一线化疗后的巩固治疗 Lesnock等[14]比较了卡铂联合紫杉醇一线化疗(PC)、卡铂联合紫杉醇一线化疗后继以紫杉醇巩固治疗(PC+P)、贝伐珠单抗联合卡铂紫杉醇一线化疗后继以贝伐珠单抗巩固治疗(PCB+B)3种方案的成本效果。PC+P相比PC组的ICER为$13 402/QALY,PCB+B相比PC组的ICER为$326 530/QALY。PCB+B相比PC+P则成本更高、效果更差。在WTP阈值为$100 000/QALY时,PC+P是推荐选择的方案。敏感性分析结果显示,如果PCB+B组的OS比PC+P组延长6.1年,PCB+B组则更具成本-效果。
表2 纳入文献的经济学评价方法
Tab. 2 Comparison of methods of included studies

注:a-卵巢癌初治患者,国际妇产科联盟(FIGO)分期Ⅲ期及以上,既往接受过细胞减灭术或无法手术的晚期疾病;b-残留灶(>1 cm)的Ⅲ期、不可切除的Ⅲ期和Ⅳ期患者。PC:卡铂/紫杉醇;B:贝伐珠单抗;PCB:卡铂/紫杉醇/贝伐珠单抗;PCB+B:卡铂/紫杉醇/贝伐珠单抗继以贝伐珠单抗维持;PC+P:卡铂/紫杉醇继以紫杉醇维持;CHEMO:化疗;ICER:增量成本效果比;LY:生命年;PF-LYS:增加的无进展生命年;QALY:质量调整生命年;QA-PFY:质量调整无进展生命年;WTP:意愿支付;SNP:单核苷酸多态性;CEA:成本效果分析;CUA:成本效用分析。
Note: a-untreated patients who had pathologically confirmed stage Ⅲ ovarian cancer or recently completed surgical debulking; b-high-risk subgroup represented by those with Federation of Gynecology and Obstetrics (FIGO) stage IV disease or FIGO stage Ⅲ disease and more than 1.0 cm of residual disease after debulking surgery, plus those who were deemed ineligible for surgery due to the extensive growth of their cancer. PC: carboplatin/paclitaxel; B: bevacizumab; PCB: carboplatin/ paclitaxel/bevacizumab; PCB+B: carboplatin/ paclitaxel/bevacizumab followed by bevacizumab maintenance; PC+P: carboplatin/ paclitaxel followed by paclitaxel maintenance; CHEMO: chemotherapy; ICER: incremental cost-effectiveness ratio; LY: life-year; PF-LYS: progressive-free life-years; QALY: quality adjusted life year; QA-PFY: quality adjusted progressive free life year; WTP: willingness-to-pay; CEA: cost-effectiveness analysis; CUA: cost-utility analysis.
表3 纳入文献的经济学评价结果
Tab. 3 Results of included economic evaluation studies
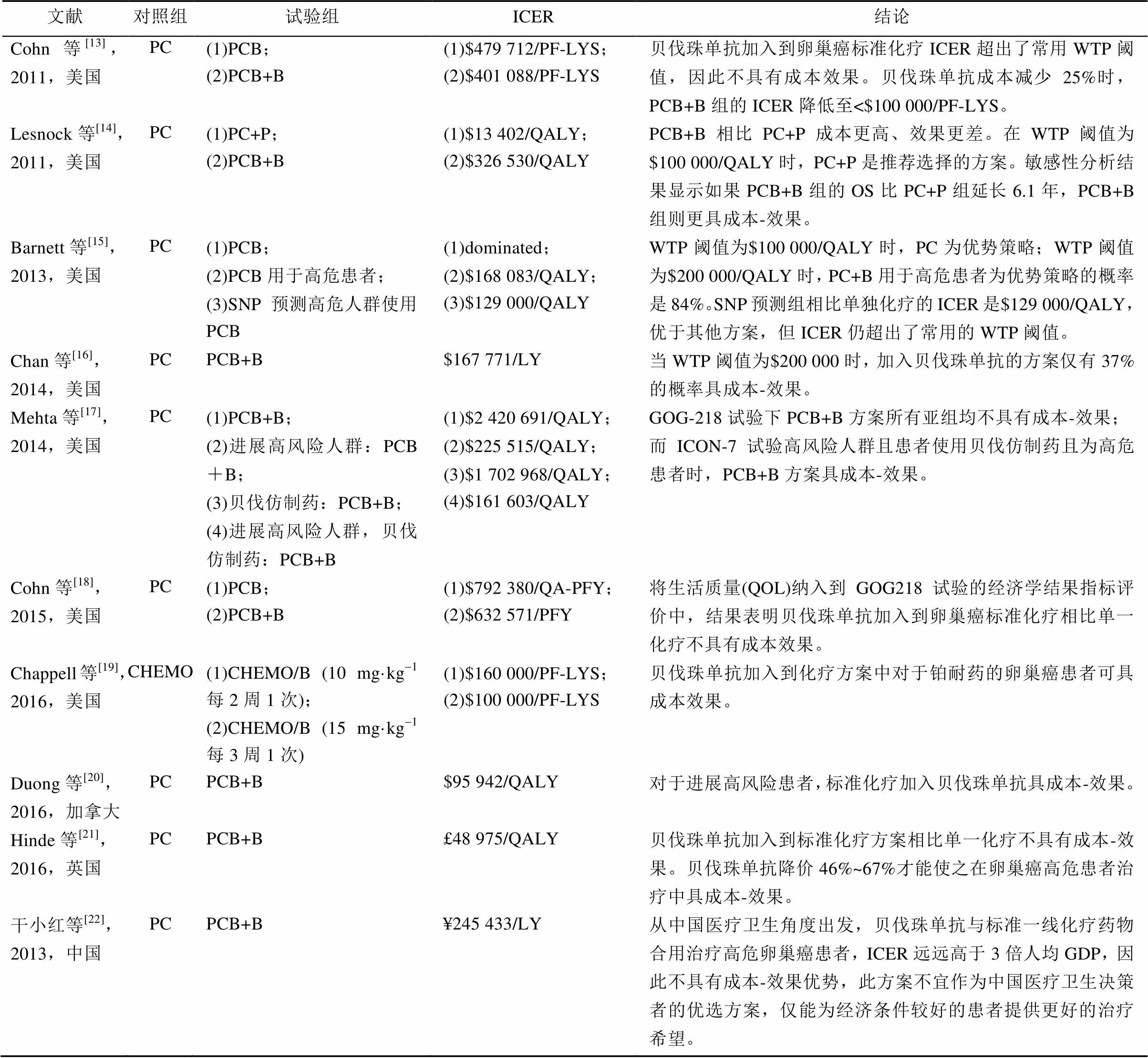
注:PC:卡铂/紫杉醇;B:贝伐珠单抗;PCB:卡铂/紫杉醇/贝伐珠单抗;PCB+B:卡铂/紫杉醇/贝伐珠单抗继以贝伐珠单抗维持;PC+P:卡铂/紫杉醇继以紫杉醇维持;CHEMO:化疗;dominated:成本高,效果差,劣势方案;ICER:增量成本效果比;LY:生命年;PF-LYS:无进展生命年;QALY:质量调整生命年;QA-PFY:质量调整无进展生命年;WTP:意愿支付。
Note: PC: carboplatin/paclitaxel; B: bevacizumab; PCB: carboplatin/ paclitaxel/bevacizumab; PCB+B: carboplatin/paclitaxel/bevacizumab followed by bevacizumab maintenance; PC+P: carboplatin/paclitaxel followed by paclitaxel maintenance; CHEMO: chemotherapy; dominated: high cost, poor effect, inferior scheme; ICER: incremental cost-effectiveness ratio; LY: life-year; PF-LYS: progressive-free life-years; QALY: quality adjusted life year; QA-PFY: quality adjusted progressive free life year; WTP: willingness-to-pay.
2.3.3 二线治疗 Chappell等[19]根据AURELIA试验研究了贝伐珠单抗加入到铂类耐药的复发性卵巢癌治疗方案的经济学价值。该研究以增加的无进展生命年(Progression-free life-year saved,PF-LYS)为主要结果指标,结果显示贝伐珠单抗15 mg·kg-1每3周1次方案的ICER为$100 000/PF-LYS,在$100 000/PF-LYS的WTP阈值以内,而10 mg·kg-1每2周1次方案的ICER为$160 000/PF-LYS,接近设定的WTP阈值。因此,贝伐珠单抗联合化疗用于铂耐药的复发性卵巢癌的二线化疗可以是具成本效果的优势选择。
Poonawalla等人[29]就卵巢癌治疗的化疗药物及靶向药物的经济学评价进行了系统综述,结果证明铂类联合紫杉醇的标准一线化疗方案是最具成本效果的选择,其中纳入的关于贝伐珠单抗的经济学研究一致认为其在卵巢癌一线化疗中不具成本效果。鉴于近2年来有不少关于贝伐珠单抗用于卵巢癌治疗的新报道,本文专门就国内外贝伐珠单抗用于卵巢癌治疗的经济学评价进行综述,发现贝伐珠单抗联合化疗用于卵巢癌一线治疗的ICER明显高于大多数国家的意愿支付阈值,仅有少数研究显示其对于进展高风险的人群具成本效果。但是,随着近年来各国经济的发展,实际意愿支付阈值可能会高于目前推荐的阈值。意愿支付阈值过低可能是导致贝伐珠单抗不具有成本效果的研究结果的原因之一。另一方面,贝伐珠单抗目前的定价可能确实偏高,适当降低贝伐珠单抗的价格可使其成为更具成本效果的优势选择。为寻找最具成本效果优势的方案,也有研究者从筛选目标人群方面着手进行了探索。Barnett等[15]研究了单核苷酸多态性(single nucleotide polymorphism,SNP)检测筛选高风险人群给予贝伐珠单抗的成本效果,结果表明筛选高风险人群作为贝伐珠单抗的目标人群相比单纯使用贝伐珠单抗联合标准化疗更具成本效果,但是相比标准化疗仍不具有成本效果。虽然该研究结果中SNP检测筛选目标人群的方案相比标准方法并未显示出成本效果的优势,但其为探索更具成本效果的方案指出了新思路,即采用合适的预测手段筛选目标人群可能会带来成本效果的最大化,这也是顺应了目前精准治疗的大趋势。此外,本文纳入的研究中仅一项针对铂耐药的复发性卵巢癌,Chappell等[19]的研究结果表明贝伐珠单抗联合化疗相比单一化疗更具成本效果。
上述研究结果大多来自欧美国家,专门针对中国的成本效果分析数据不足。尽管如此,纳入的国外文献全部进行了单因素敏感性分析和(或)概率敏感性分析,结果表明成本在一定范围内变化不影响模型的稳健性,也就是说上述国外经济学评价结果一定程度上可作为国内贝伐珠单抗用于卵巢癌患者治疗成本效果的参考。本文纳入的研究中也有一篇针对中国患者的研究,但其所使用的方法较为局限,只简单阐述了成本和结局的关系。因此,为进一步明确贝伐珠单抗用于国内卵巢癌患者治疗的成本效果,基于中国卵巢癌人群的成本效果仍有待系统全面的研究。
多项大型Ⅲ期临床试验表明贝伐珠单抗用于卵巢癌治疗可改善临床结果,但其增加的成本也不容忽视。目前已有的经济学研究结果表明贝伐珠单抗联合标准化疗用于卵巢癌一线治疗相比单一化疗不具有成本效果,不建议其作为临床优选的方案。而对于铂耐药的复发性卵巢癌,贝伐珠单抗联合化疗的方案可能是具成本效果的优势策略。但是上述结果主要来自欧美国家,目前仍缺乏针对国内患者的研究,因此贝伐珠单抗用于国内卵巢癌患者治疗的经济性有待更深入的研究。
REFERENCES
[1] CHEN W, ZHENG R, BAADE P D, et al. Cancer statistics in China, 2015 [J]. CA Cancer J Clin, 2016, 66(2): 115-132.
[2] HOWLADER N, NOONE A M, KRAPCHO M, et al. SEER cancer statistics review, 1975-2014 [EB/OL]. Bethesda, MD, 2017 [2017-8-20]. https: //seer. cancer. gov/csr/1975_2014/.
[3] DE A R, SANT M, COLEMAN M P, et al. Cancer survival in Europe 1999-2007 by country and age: results of EUROCARE--5-a population-based study [J]. Lancet Oncol, 2014, 15(1): 23-34.
[4] HURWITZ H, FEHRENBACHER L, NOVOTNY W, et al. Bevacizumab plus irinotecan, fluorouracil, and leucovorin for metastatic colorectal cancer [J]. N Engl J Med, 2004, 350(23): 2335-2342.
[5] ESKENS F A, SLEIJFER S. The use of bevacizumab in colorectal, lung, breast, renal and ovarian cancer: where does it fit? [J]. Eur J Cancer, 2008, 44(16): 2350-2356.
[6] BURGER R A, BRADY M F, BOOKMAN M A, et al. Incorporation of bevacizumab in the primary treatment of ovarian cancer [J]. N Engl J Med, 2011, 365(26): 2473-2483.
[7] PERREN T J, SWART A M, PFISTERER J, et al. A phase 3 trial of bevacizumab in ovarian cancer [J]. N Engl J Med, 2011, 365(26): 2484-2496.
[8] OZA A M, COOK A D, PFISTERER J, et al. Standard chemotherapy with or without bevacizumab for women with newly diagnosed ovarian cancer (ICON7): overall survival results of a phase 3 randomised trial [J]. Lancet Oncol, 2015, 16(8): 928-936.
[9] National Comprehensive Cancer Network (NCCN). Clinical Practice Guidelines in Oncology: Ovarian Cancer (version 1. 2016) [EB/OL]. NCCN, 2016 [2017-01-10]. http: //www.nccn.org/professionals/physician_gls/f_guidelines.asp.
[10] PUJADE-LAURAINE E, HILPERT F, WEBER B, et al. Bevacizumab combined with chemotherapy for platinum-resistant recurrent ovarian cancer: The AURELIA open-label randomized phase Ⅲ trial [J]. J Clin Oncol, 2014, 32(13): 1302-1308.
[11] SUN X, YANG H, WANG L, et al. Cost-effectiveness of treatment of chornic hepatitis B in China: A systematic review [J]. Chin J Evid-Based Med(中国循证医学杂志), 2005, 5(11): 833-845.
[12] DRUMMOND M F, JEFFERSON T O. Guidelines for authors and peer reviewers of economic submissions to the BMJ. The BMJ Economic Evaluation Working Party [J]. Bmj, 1996, 313(7052): 275-283.
[13] COHN D E, KIM K H, RESNICK K E, et al. At what cost does a potential survival advantage of bevacizumab make sense for the primary treatment of ovarian cancer? A cost-effectiveness analysis [J]. J Clin Oncol, 2011, 29(10): 1247-1251.
[14] LESNOCK J L, FARRIS C, KRIVAK T C, et al. Consolidation paclitaxel is more cost-effective than bevacizumab following upfront treatment of advanced epithelial ovarian cancer [J]. Gynecol Oncol, 2011, 122(3): 473-478.
[15] BARNETT J C, ALVAREZ SECORD A, COHN D E, et al. Cost effectiveness of alternative strategies for incorporating bevacizumab into the primary treatment of ovarian cancer [J]. Cancer, 2013, 119(20): 3653-3661.
[16] CHAN J K, HERZOG T J, HU L, et al. Bevacizumab in treatment of high-risk ovarian cancer-a cost-effectiveness analysis [J]. Oncologist, 2014, 19(5): 523-527.
[17] MEHTA D A, HAY J W. Cost-effectiveness of adding bevacizumab to first line therapy for patients with advanced ovarian cancer [J]. Gynecol Oncol, 2014, 132(3): 677-683.
[18] COHN D E, BARNETT J C, WENZEL L, et al. A cost-utility analysis of NRG Oncology/Gynecologic Oncology Group Protocol 218: incorporating prospectively collected quality-of-life scores in an economic model of treatment of ovarian cancer [J]. Gynecol Oncol, 2015, 136(2): 293-299.
[19] CHAPPELL N P, MILLER C R, FIELDEN A D, et al. Is FDA-approved bevacizumab cost-effective when included in the treatment of platinum-resistant recurrent ovarian cancer? [J]. J Oncol Pract, 2016, 12(7): e775-e783.
[20] DUONG M, WRIGHT E, YIN L, et al. The cost-effectiveness of bevacizumab for the treatment of advanced ovarian cancer in Canada [J]. Curr Oncol, 2016, 23(5): 461-467.
[21] HINDE S, EPSTEIN D, COOK A, et al. The cost-effectiveness of bevacizumab in advanced ovarian cancer using evidence from the ICON7 trial [J]. Value Health, 2016, 19(4): 431-439.
[22] GAN X H, FENG W, WANG Y, et al. Cost-effectiveness of bevacizumab in combination with chemotherapy for high risk ovarian cancer patients [J]. Central South Pharm(中南药学), 2013, 11(9): 714-717.
[23] 《中国药物经济学评价指南》课题组. 中国药物经济学评价指南(2011版)[J]. 中国药物经济学, 2011(3): 6-9, 11-48.
[24] QI F J, LU J L, FENG S, et al. Common costs and their estimation methods in pharmacoeconomics [J]. Shanghai Med Pharm J(上海医药), 2015, 36(1): 7-9.
[25] ZHAO K X, LI C, ZHANG R, et al. Application of model research method in pharmacoecomomics [J]. China Pharm(中国药师), 2015, 18(9): 1561-1564.
[26] 刘美娟, 刘玉聪, 孙利华. Markov模型在药物经济学中的应用 [J]. 中国药业, 2012, 21(8): 12-14.
[27] SONNENBERG F A, BECK J R. Markov models in medical decision making: a practical guide [J]. Med Decis Making, 1993, 13(4): 322-338.
[28] 胡善联. 敏感度分析[J]. 卫生经济研究, 2000(1): 36-38.
[29] POONAWALLA I B, PARIKH R C, DU X L, et al. Cost effectiveness of chemotherapeutic agents and targeted biologics in ovarian cancer: a systematic review [J]. Pharmacoeconomics, 2015, 33(11): 1155-1185.
(本文责编:李艳芳)
A Literature Review on Economic Evaluation of Bevacizumab in Treatment of Ovarian Cancer
Ding Haiying, Tong Yinghui, Xin Wenxiu, Huang Ping*
(Zhejiang Cancer Hospital, Hangzhou 310022, China)
ABSTRACT:OBJECTIVETo review the economic evaluation of bevacizumab in treatment for patients with ovarian cancer.METHODSSearch economic evaluation studies of bevacizumab for ovarian cancer on databases such as PubMed, Medline, Cochrane Library, CNKI, VIP Database and Wanfang Database.RESULTSTen included studies demonstrate that incremental cost effectiveness ratio (ICER) of bevacizumab plus standard first-line chemotherapy versus chemotherapy alone exceeds the willingness-to-pay (WTP) threshold in most countries. Regarding platinum-resistant ovarian patients, adding bevacizumab to chemotherapy is cost-effective compared with chemotherapy alone.CONCLUSIONBevacizumab plus standard first-line chemotherapy is not cost-effective compared with chemotherapy alone in treatment of advanced ovarian. However, the combination of bevacizumab plus standard chemotherapy might be a cost-effective strategy given an enough reduction of drug price in ovarian patients at high risk of disease progression. As for second-line treatment, bevacizumab plus chemotherapy can be a cost-effective strategy.
KEY WORDS:bevacizumab; ovarian cancer; economic evaluation; cost-effectiveness
中图分类号:R956
文献标志码:A
文章编号:1007-7693(2017)11-1621-07
DOI:10.13748/j.cnki.issn1007-7693.2017.11.027
引用本文:丁海樱, 童莹慧, 辛文秀, 等. 贝伐珠单抗用于卵巢癌治疗的经济学研究综述[J]. 中国现代应用药学, 2017, 34(11): 1621-1627.
作者简介:丁海樱,女,硕士,药师 Tel: (0571)88122438 E-mail: dinghy@zjcc.org.cn
*通信作者:黄萍,女,硕士,主任药师 Tel: (0571)88122118 E-mail: huangping1841@zjcc.org.cn
收稿日期:2017-01-25